 Artigo de Natalia Campacci (foto), enfermeira do Centro de Pesquisa em Oncologia Molecular do Hospital de Câncer de Barretos (Hospital de Amor) analisa, do ponto de vista psicossocial, mulheres em risco para Síndrome de Câncer de Mama e Ovário Hereditário que chegam pela primeira vez ao serviço de Oncogenética no momento pré-aconselhamento genético. A geneticista Edenir Inêz Palmero é autora sênior do trabalho.
Artigo de Natalia Campacci (foto), enfermeira do Centro de Pesquisa em Oncologia Molecular do Hospital de Câncer de Barretos (Hospital de Amor) analisa, do ponto de vista psicossocial, mulheres em risco para Síndrome de Câncer de Mama e Ovário Hereditário que chegam pela primeira vez ao serviço de Oncogenética no momento pré-aconselhamento genético. A geneticista Edenir Inêz Palmero é autora sênior do trabalho.
Adaptação do artigo publicado no PsychoOncology jornal (Psychooncology. 2020 Jan 26. doi: 10.1002/pon.5305)
1. Introdução
A Síndrome de Câncer de Mama e Ovários Hereditário é uma condição do qual os indivíduos possuem um risco aumentado para o desenvolvimento de câncer de mama e ovário (dentre outros tipos de câncer) ao longo da vida e, uma grande parcela desses casos deve-se à presença de variantes patogênicas nos genes BRCA1 e BRCA21,2.
Devido ao aumento desse risco, é importante que indivíduos e/ou famílias sejam identificados através da história pessoal e familiar de câncer para que a confirmação seja feita e ações para a diminuição do risco sejam elaboradas3,4.
A identificação dos indivíduos em risco para o câncer hereditário deve se dar dentro de um contexto de Aconselhamento Genético Oncológico. Durante o aconselhamento genético (AG) acontece o desenho detalhado do heredograma (história familiar de câncer) e análise criteriosa do mesmo, embasando a discussão da possibilidade de teste genético e seu impacto. Além disso, esse processo possibilita oferecer ao paciente e seus familiares ações educativas e de suporte para o processo de tomada de decisão, fornecendo todo o apoio necessário para as possíveis implicações psicológicas que podem surgir5,6.
Dados da literatura científica internacional apontam para o fato que a avaliação do risco genético de famílias quanto ao desenvolvimento de câncer pode causar angústias devido ao medo do desconhecido7, levando a sintomas de ansiedade8 e problemas psicológicos9. Além disso, sabe-se que o processo de AG pode impactar na dinâmica familiar levando à modificações no processo de comunicação entre os membros da família, e excesso de preocupação com as gerações futuras10.
Devido a tantas evidências de que o processo de AG pode trazer impactos psicossociais para o paciente, é necessário que os profissionais de Oncogenética conheçam seus pacientes de forma mais detalhada para conseguir realizar o processo de aconselhamento genético de forma a acolher as dificuldades que possam surgir durante o processo e o deixar menos pesaroso e com uma atenção coerente e humanizada.
No cenário nacional pouco sabemos das questões psicossociais dos pacientes que chegam aos serviços de Oncogenética. Na tentativa de melhorar o atendimento e predizer as possíveis dificuldades que tantos os profissionais quanto os pacientes podem encontrar durante o processo de AG oncológico, o objetivo do presente estudo foi caracterizar o perfil psicossocial de mulheres com história pessoal e/ou familiar sugestiva de câncer de mama e ovário hereditários que chegam ao serviço de Oncogenética para avaliação do seu risco de câncer.
2. Materiais e métodos
2.1 Cenário do estudo e participantes
Esse estudo foi realizado em um serviço de oncogenética de um hospital oncológico do interior do estado de São Paulo. As mulheres são encaminhadas ao serviço de Oncogenética devido à sua história pessoal e familiar de câncer. O atendimento de pacientes que chegam pela primeira vez nesse serviço é estruturado da seguinte forma: 1) Atendimento de consulta de enfermagem, que consiste na obtenção da história pessoal de câncer e familiar, sendo realizado, portanto o desenho do heredograma; 2) Após a consulta com a enfermeira a paciente é encaminhada para o consulta com o médico geneticista onde é realizada a avaliação do heredograma e indicação do teste genético bem como a discussão sobre suas implicações.
A pacientes foram convidadas para participar do estudo no momento da consulta de enfermagem. Foram incluídas no estudo, 83 mulheres com diagnóstico prévio de câncer de mama e/ou ovário, sendo maiores de 18 anos. Todas as pacientes incluídas preenchiam critérios para a realização do teste genético para os genes BRCA1 e BRCA2. Trata-se de um tamanho amostral de conveniência de acordo com o tempo previsto de realização do estudo e com a realidade do serviço de oncogenética que foi o cenário do estudo.
2.2 Ferramentas
As mensurações realizadas no estudo foram feitas através de instrumentos previamente traduzidos, adaptados e validados para a população brasileira11-13.
Para a avaliação de ansiedade e depressão, percepção de risco e preocupação em desenvolver câncer, utilizou-se: i) Escala de Ansiedade de Depressão (HADS)14, cujos resultados maiores que 11 denotam a existência de sintomas de ansiedade e depressão15; ii) Cancer Awareness Needs Survey (CANS) o qual avalia a percepção de risco de câncer de mama e ovário e; iii) Questionário de Preocupação com o Câncer (CWS), o qual apresenta escores divididos em: 0-6 representando preocupação leve, 7-13 moderada preocupação e 14-26 alta preocupação16,17.
Com a intenção de compreender as relações entre os probandos (pacientes atendidos pela primeira vez no serviço de oncogenética) e seus familiares, realizou-se uma entrevista semiestruturada (baseada no roteiro já padronizado pelas autoras Wright e Leahey18) para que fosse possível realizar o desenho do genogram. Além disso, foi utilizado o ecomapa para obter informações sobre quais os apoios sociais (como escola, igreja ou hospitais por exemplo) são importantes para a família19,20. O desenho do genograma e ecomapa foi realizado através do software GenoPro 2011.
2.3 Procedimentos e Análise de dados
Durante a consulta de enfermagem (após a construção do heredograma) as pacientes foram convidadas a participar do estudo. Para as que aceitaram, após a assinatura do termo de consentimento, foi realizada a entrevista semiestruturada com o desenho do genograma e ecomapa e, em seguida, as pacientes respondiam aos questionários (na seguinte ordem: entrevista semiestruturada, desenho do genograma e ecomapa, aplicação do HADS, CANS e CWS). Todas as entrevistas foram realizadas por uma enfermeira com experiência em oncogenética.
Para a análise dos dados qualitativos referentes ao genograma e ecomapa foi utilizada a análise temática de conteúdo de Laurence Bardin21 com auxílio do software NVivo V.11Pro. Esses dados foram analisados tanto pela enfermeira que realizou as entrevistas quanto por um cientista social que não participou do processo de coleta de dados.
A descrição dos dados foi realizada em função da média, desvio padrão, mínimo e máximo para as variáveis quantitativas e frequências e porcentagens para as variáveis qualitativas. Para avaliar a relação entre as respostas obtidas no questionário de percepção de risco (CANS) com as variáveis realização de cirurgia, nível educacional e presença de histórico de câncer na família foi empregado o teste Exato de Fisher. Em todo estudo foi considerada uma significância de 0,05 e os dados foram analisados pelo Software SPSS v.21.
3. Resultados e discussão
Foram incluídas 83 mulheres com história familiar e/ou pessoal sugestiva de Síndrome de Câncer de Mama e ovário Hereditários. A tabela 1 demonstra a caracterização das participantes do estudo.
Tabela 1- Caracterização das participantes N (%) | Média | Mínimo | Máximo | DP* | ||||||
Idade | - | 41,8 | 25 | 66 | 1,1 | |||||
Região Brasileira de origem | ||||||||||
-Norte | 3 (3,6) | |||||||||
-Nordeste | 4 (4,8) | |||||||||
-Centroeste | 14 (16,9) | |||||||||
-Sudeste | 56 (67,7) | |||||||||
-Sul | 6 (7,2) | |||||||||
Nível educacional | ||||||||||
-Primeiro Grau | 13 (15,6) | - | - | - | - | |||||
-Segundo Grau | 34 (41) | - | - | - | - | |||||
-Terceiro Grau | 36 (43,4) | - | - | - | - | |||||
Estado civil | ||||||||||
-Solteiro | 17 (20,5) | - | - | - | - | |||||
-Casado | 56 (67,7) | - | - | - | - | |||||
-Divorciado | 4 (4,8) | - | - | - | - | |||||
-Viúvo | 6 (7,2) | - | - | - | - | |||||
Trabalha | ||||||||||
-Não | 14 (16,9) | - | - | - | - | |||||
-Sim | 69 (83,1) | - | - | - | - | |||||
Diagnóstico de câncer primário | ||||||||||
-Mama | 73 (88) | - | - | - | - | |||||
-Mama bilateral | 4 (4,8) | - | - | - | - | |||||
-Mama e gástrico | 1 (1,2) | - | - | - | - | |||||
-Mama e intestine | 2 (2,4) | - | - | - | - | |||||
-Mama e ovário | 1 (1,2) | - | - | - | - | |||||
-Ovário | 2 (2,4) | - | - | - | - | |||||
Realizou cirurgia | ||||||||||
-Cirurgia mamária de intenção curativa | 55 (66,3) | - | - | - | - | |||||
-Ooforectomia de intenção curativa | 4 (4,8) | - | - | - | - | |||||
-Ooforectomia por problemas ginecológicos não oncológico | 9 (10,9) | - | - | - | - | |||||
-Não realizou cirurgia | 15 (18) | - | - | - | - | |||||
História familiar de câncer | ||||||||||
-Sim | 76 (91,6) | 2,7 | 0 | 6 | 1,8 | |||||
-Não | 7 (8,4) | |||||||||
Tem filhos | ||||||||||
-Sim | 66 (79,5) | 1,5 | 0 | 5 | 1,1 | |||||
-Não | 17 (20,5) | |||||||||
DP: Desvio Padrão
Apesar dos dados serem de uma única instituição do interior do estado de São Paulo, as informações aqui fornecidas poderão auxiliar outros serviços a terem percepções do ponto de vista psicossocial para com os pacientes que chegam aos serviços de oncogenética.
Com relação à percepção de risco, observou-se que a maioria das participantes consideram o seu risco para desenvolver câncer de mama e ovário igual ao da população em geral (Figura 1).
Com a intenção de verificar se a realização de cirurgia, nível educacional e presença de histórico de câncer na família pudessem interferir nas respostas realizou-se o Teste exato de Fisher e foi encontrada relação estatisticamente significativa somente para mulheres que realizaram ooforectomia de intenção curativa, demonstrando que passar por essa modalidade cirúrgica diminui a percepção de risco para câncer de mama (p=0,019) e ovário (p=0,033). 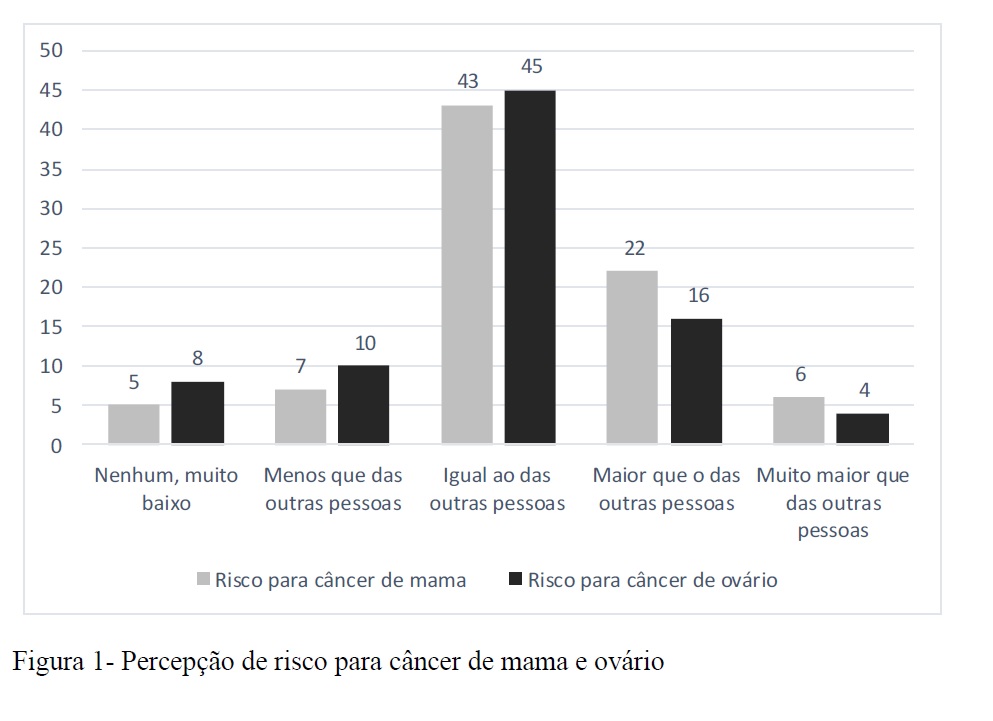 Com relação à preocupação em desenvolver câncer de mama, o questionário CWS demonstrou que a pontuação média foi 13, sendo considerado como uma preocupação moderada (DP=5,4; 6-26). No entanto, 40% (34 casos) demonstraram preocupação aumentada em desenvolver um outro câncer.
Com relação à preocupação em desenvolver câncer de mama, o questionário CWS demonstrou que a pontuação média foi 13, sendo considerado como uma preocupação moderada (DP=5,4; 6-26). No entanto, 40% (34 casos) demonstraram preocupação aumentada em desenvolver um outro câncer.
Para os dados relacionados a ansiedade e depressão, a média de ansiedade foi de 5,2 (DP=4,3; 0-18) e de depressão 2,4 (DP=2,8; 0-15), demonstrando que não há sintomas de ansiedade e depressão na maioria das pacientes do estudo. No entanto, cabe destacar que existem casos que divergem, como em 3 (3,6%) participantes que demonstraram alto níveis de ansiedade (escores de 13, 16 e 18) e 1 (1,2%) alto nível de depressão (escore:15).
Para os dados obtidos dos genogramas e ecomapas, a análise de conteúdo resultou em cinco categorias principais, sendo: 1- Apoio e suporte social (o que as participantes mais relataram de entidades que elas consideram uma fonte de apoio para elas); 2- Atitudes, sentimentos e emoções (o que as mulheres relataram referente aos seus sentimentos e preocupações); 3- Causas do câncer (fatores que as participantes relataram como sendo causadores de câncer); 4- Comunicação com os familiares (como é a comunicação das participantes com seus familiares); 5- Relacionamento com os familiares (como as participantes descrevem o relacionamento delas para com seus membros da família). Para cada categoria, subcategorias foram criadas, todos esses dados estão expostos na tabela 2.
Tabela 2- Categorias e subcategorias encontradas nos genogramas e ecomapas
Categorias e Subcategorias | Frequência (n/83) |
Apoio e suporte social | |
Religiosidade/Espiritualidade | 74/83 |
Comunidade | 19/83 |
Família | 16/83 |
Serviços de saúde | 6/83 |
Atitudes, sentimentos e emoções | |
Atitudes neutras e realistas | 11/83 |
Personalidade reservada | 5/83 |
Preocupações gerais | 43/83 |
Preocupação com gerações futuras | 17/83 |
Sentimentos negativos | 21/83 |
Autoestima e autoimagem | 4/83 |
Causas do câncer | |
Estresse e questões emocionais | 14/83 |
Destino | 6/83 |
Genética e História Familiar | 4/83 |
Estilo de vida | 9/83 |
Outros | 1/83 |
Comunicação com os familiares | |
Privação da comunicação | 7/83 |
Promoção da comunicação | 13/83 |
Preocupação com a privacidade | 5/83 |
Relacionamento com os familiares | |
Relação próxima | 9/83 |
Relação distante | 4/83 |
A figura 2 exemplifica um genograma e ecomapa com as respectivas categorias e subcategorias encontradas.
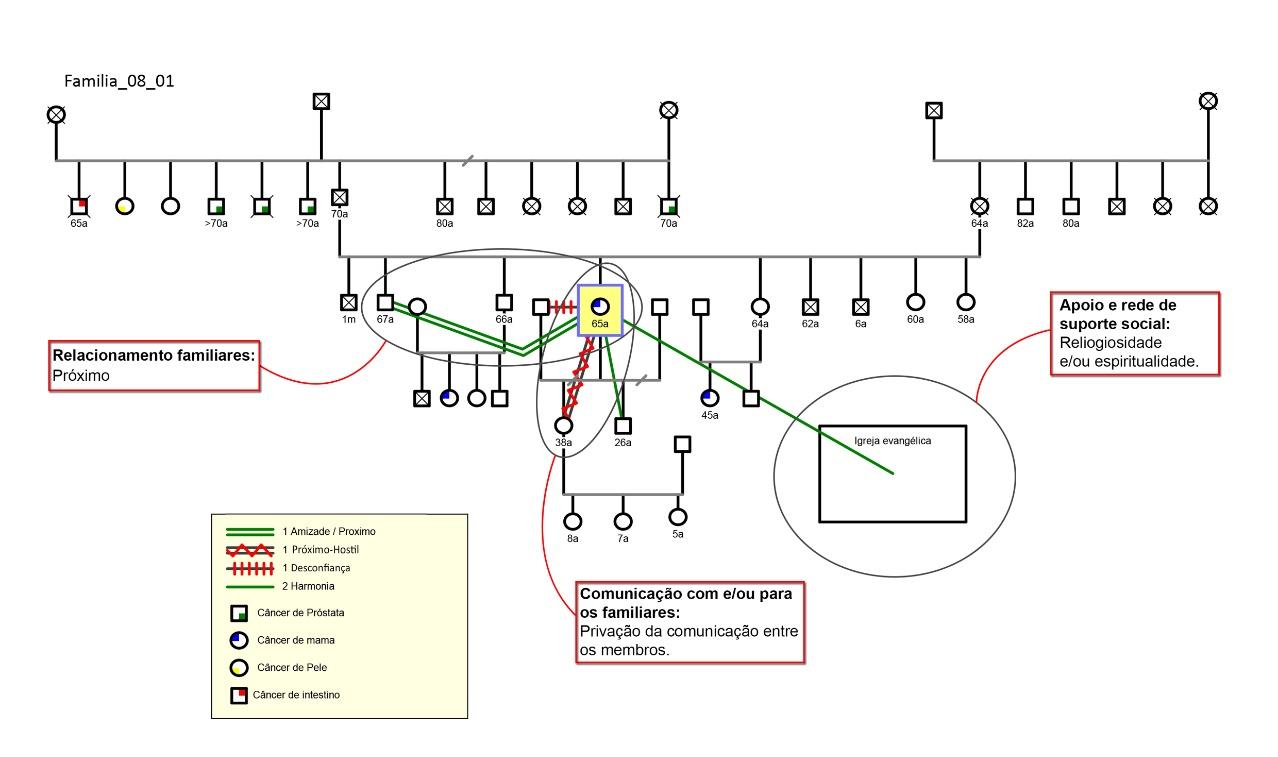 Figura 2- Genograma e ecomapa com as categorias e subcategorias
Figura 2- Genograma e ecomapa com as categorias e subcategorias
Quando avaliamos a percepção de risco esperava-se que as respostas ilustrariam uma percepção maior do que a das pessoas da população em geral, uma vez que as participantes já foram cometidas pelo câncer e, a grande maioria delas apresenta uma história familiar sugestiva de câncer. Apesar disso, a preocupação em desenvolver outro câncer em 40% das participantes é aumentada, demonstrando que a percepção de risco é um tema subjetivo, corroborando dados da literatura que apontam para o fato que muitos fatores vivenciados podem interferir, principalmente as experiências entre os pacientes e os familiares, tais como ter presenciado o diagnóstico de câncer na família e a idade jovem ao diagnóstico, como também as crenças sobre o que causa o câncer22.
Observamos no presente estudo que as participantes desse estudo, não possuem uma superestimava em seu risco de desenvolver câncer de mama e ovário mesmo que a maioria delas possui história familiar de câncer positiva, contradizendo alguns trabalhos da literatura que apontam para o fato de mulheres com história familiar de câncer tender a superestimar seu risco23-25. Uma possível justificativa para tal fato é que a maioria das mulheres incluídas nesse estudo já realizou alguma cirurgia de intenção curativa, o que pode trazer um certo alívio. Isso pode ser evidenciado em nossa amostra, onde as mulheres que realizaram ooforectomia possuem menor percepção de risco tanto para câncer de mama quanto para câncer de ovário. Dados referentes à percepção de risco são importantes para que os profissionais estejam cientes dos fatores que podem influenciar essa percepção, uma vez que as crenças dos pacientes influenciam suas decisões quanto às estratégias de diminuição de riscos25.
Nossa população, em grande maioria, não apresenta sintomas de ansiedade e depressão o que corrobora com um estudo realizado em uma amostra europeia, o qual demonstrou que no momento pré realização de teste genético as pacientes não demonstram esses sintomas de fato26. Mas é importante enfatizar que a ferramenta avaliada não é específica para o cenário de oncogenética e na literatura é visto que muitas vezes o HADS não consegue identificar os sintomas, sendo necessário o uso de outra ferramenta8. Por isso, é importante correlacionarmos nesse ponto, o uso do genograma e ecomapa, os quais, no presente trabalho, trouxeram a categoria “Atitudes, sentimentos e emoções”, que mostra que as participantes possuem preocupações e sentimentos negativos que podem interferir na ansiedade e depressão.
O uso do genograma e ecomapa pode facilitar no atendimento em oncogenética, uma vez que pode anteceder facilidades e dificuldades futuras como, por exemplo, saber que existem entre os familiares boa relação e promoção de comunicação pode facilitar a propagação de informações que são tão importantes, uma vez que um resultado de teste genético positivo representa risco para outros membros da família. Além disso o diálogo entre familiares pode auxiliar na redução da ansiedade que pode advir da realização do teste27. Já nos casos que em uma primeira consulta há o relato de privação de comunicação entre os membros da família é possível antever dificuldades na disseminação de informação sobre prevenção e teste genético. Ter essa informação desde o início do acompanhamento pode facilitar a elaboração de estratégias entre a equipe multiprofissional e multidisciplinar para a realização da atenção integral e humanizada.
Outra informação importante resultante das análises do genograma e ecomapa é quanto ao “Apoio e suporte social”, que apresentou em maior evidência a religiosidade/espiritualidade. É visto na literatura internacional que mulheres com alto nível de espiritualidade tendem a ter percepções negativas relacionada ao teste genético e, muitas vezes, tendem a não realizar o teste por ter a percepção de somente precisar de uma proteção religiosa28,29. Os profissionais da área de oncogenética ao possuírem essa informação podem conseguir integrar a religiosidade em seus atendimentos, para que o acolhimento devido seja feito e o diálogo aberto consiga ser realizado e, assim, sejam adicionados conhecimentos referentes a genética sem desconsiderar as crenças pessoais de cada indivíduo.
Conhecer a população atendida em serviços de oncogenética do ponto de vista psicossocial pode engrandecer o atendimento, uma vez que é possível elaborar estratégias de comunicação e educação adequadas ao longo do processo, em conjunto todos os membros da equipe e abordando as diferentes esferas de atenção. Assim, o processo de aconselhamento genético poderá ter menores danos aos pacientes e até mesmo uma melhor compreensão e adesão às estratégias de prevenção e controle do câncer.
4. Conclusão
O presente estudo caracterizou do ponto de vista psicossocial pacientes com suspeita de Síndrome de Câncer de Mama e Ovário Hereditário encaminhadas para o setor de oncogenética de um hospital de referência de tratamento de câncer do Brasil, com a intenção de melhorar o atendimento referente ao processo de aconselhamento genético e garantir melhores abordagens de comunicação.
Conhecer a população quanto à sua percepção de risco, preocupação em desenvolver câncer, sintomas de ansiedade e depressão e também ter informações mais aprofundadas sobre as relações familiares e crenças envolvidas no processo de saúde e doença (no caso avaliação de risco para o desenvolvimento de câncer) garante que o aconselhamento genético cumpra sua função de informar de maneira adequada e, em consequência, auxilie as famílias a lidar com a situação de tomada de decisão, garantindo que as necessidades de cada um sejam sanadas de forma humanizada e coerente.
Autores: Natalia Campacci1; Henrique de Campos Reis Galvão2; Lucas França Garcia3; Paula Carvalho Ribeiro4; Rebeca Silveira Grasel5; José Roberto Goldim6; Patrícia Ashton-Prolla7; Edenir Inêz Palmero8
1 - Enfermeira, PhD/ Centro de Pesquisa em Oncologia Molecular – Hospital de Câncer de Barretos-SP/
2 - Médico Geneticista, MsC/ Departamento de Oncogenética – Hospital de Câncer de Barretos -SP
3 - Cientista Social, PhD/ Centro Universitário Cesumar- PR
4 - Enfermeira / Departamento de Oncogenética – Hospital de Câncer de Barretos-SP
5 - Enfermeira, MsC / Centro de Pesquisa em Oncologia Molecular – Hospital de Câncer de Barretos-SP
6 - Biólogo chefe do Serviço de Bioética, PhD / Hospital de Clínicas de Porto Alegre - RS
7 - Médica Geneticista / Universidade Federal do Rio Grande do Sul – RS
8 - Bióloga Geneticista Molecular, PhD/ Centro de Pesquisa em Oncologia Molecular – Hospital de Câncer de Barretos-SP/
Referências bibliográficas
1 Ford, D. et al. Genetic heterogeneity and penetrance analysis of the BRCA1 and BRCA2 genes in breast cancer families. The Breast Cancer Linkage Consortium. Am J Hum Genet 62, 676-689, doi:10.1086/301749 (1998).
2 Lynch, H. T., Snyder, C. & Lynch, J. Hereditary breast cancer: practical pursuit for clinical translation. Ann Surg Oncol 19, 1723-1731, doi:10.1245/s10434-012-2256-z (2012).
3 Gronwald, J. et al. Hereditary breast and ovarian cancer. Hered Cancer Clin Pract 6, 88-98, doi:10.1186/1897-4287-6-2-88 (2008).
4 Riley, B. D. et al. Essential elements of genetic cancer risk assessment, counseling, and testing: updated recommendations of the National Society of Genetic Counselors. J Genet Couns 21, 151-161, doi:10.1007/s10897-011-9462-x (2012).
5 Counselors, N. S. o. G. ’Definition Task Force, Resta R, Biesecker BB, Bennett RL, Blum S, Hahn SE, et al. A new definition of genetic counseling: national society of genetic counselors’ task force report. J Genet Couns 15, 77-83 (2006).
6 Hooker, G. W., Babu, D., Myers, M., Zierhut, H. & McAllister, M. Standards for the reporting of genetic counseling interventions in research and other studies (GCIRS): an NSGC Task force report. Journal of genetic counseling 26, 355-360 (2017).
7 Dorval, M. et al. Health behaviors and psychological distress in women initiating BRCA1/2 genetic testing: comparison with control population. Journal of Genetic Counseling 17, 314-326 (2008).
8 Gonzalez-Ramirez, L. P. et al. Evaluation of psychosocial aspects in participants of cancer genetic counseling. Hered Cancer Clin Pract 15, 13, doi:10.1186/s13053-017-0073-x (2017).
9 Eijzenga, W. et al. Prevalence and detection of psychosocial problems in cancer genetic counseling. Fam Cancer 14, 629-636, doi:10.1007/s10689-015-9809-9 (2015).
10 Eijzenga, W., Hahn, D. E., Aaronson, N. K., Kluijt, I. & Bleiker, E. M. Specific psychosocial issues of individuals undergoing genetic counseling for cancer - a literature review. J Genet Couns 23, 133-146, doi:10.1007/s10897-013-9649-4 (2014).
11 Botega, N. J., Bio, M. R., Zomignani, M. A., Garcia Jr, C. & Pereira, W. A. Transtornos do humor em enfermaria de clínica médica e validação de escala de medida (HAD) de ansiedade e depressão. Rev Saúde Pública 29, 355-363 (1995).
12 Silva, T. B. et al. Perception of cancer causes and risk, family history and preventive behaviors of users in oncogenetic counseling. Rev Esc Enferm USP 47, 377-384, doi:S0080-62342013000200015 [pii] (2013).
13 Santos, E. M. M. Modelo de Crenças em Saúde em familiares de pacientes com câncer colorretal, Fundação Antônio Prudente, (2008).
14 Zigmond, A. S. & Snaith, R. P. The hospital anxiety and depression scale. Acta Psychiatr Scand 67, 361-370 (1983).
15 Marcolino, J. Á. M. et al. Escala hospitalar de ansiedade e depressão: estudo da validade de critério e da confiabilidade com pacientes no pré-operatório. Rev Bras Anestesiol 57, 52-62 (2007).
16 Lerman, C. et al. Psychological and behavioral implications of abnormal mammograms. Ann Intern Med 114, 657-661 (1991).
17 Lerman, C., Kash, K. & Stefanek, M. Younger women at increased risk for breast cancer: perceived risk, psychological well-being, and surveillance behavior. Journal of the National Cancer Institute. Monographs, 171-176 (1993).
18 Wright, L. M. & Leahey, M. Maximizing time, minimizing suffering: The 15-minute (or less) family interview. Journal of Family Nursing 5, 259-274 (1999).
19 McGoldrick, M., Gerson, R. & Petry, S. Genogramas: avaliação e intervenção familiar. (Artmed, 2012).
20 Ray, R. A. & Street, A. F. Ecomapping: An innovative research tool for nurses. Journal of advanced nursing 50, 545-552 (2005).
21 Bardin, L. Análise de conteúdo (Edição revista e actualizada). Lisboa: Edições 70 (2009).
22 Peipins, L. A. et al. Cognitive and affective influences on perceived risk of ovarian cancer. Psychooncology 24, 279-286, doi:10.1002/pon.3593 (2015).
23 Sivell, S. et al. How risk is perceived, constructed and interpreted by clients in clinical genetics, and the effects on decision making: systematic review. Journal of genetic counseling 17, 30-63 (2008).
24 Young, A. L. et al. Family Communication, Risk Perception and Cancer Knowledge of Young Adults from BRCA1/2 Families: a Systematic Review. J Genet Couns 26, 1179-1196, doi:10.1007/s10897-017-0125-4 (2017).
25 Paquet, L., Simmonds, L., Yang, C. & Verma, S. An exploratory study of patients' views about being at high-risk for breast cancer and risk management beliefs and intentions, before and after risk counselling: Preliminary evidence of the influence of beliefs on post-counselling prevention intentions. Patient Educ Couns 100, 575-582, doi:10.1016/j.pec.2016.10.005 (2017).
26 Bosch, N. et al. What factors may influence psychological well being at three months and one year post BRCA genetic result disclosure? Breast 21, 755-760, doi:10.1016/j.breast.2012.02.004 (2012).
27 Vos, J. et al. The counselees' self-reported request for psychological help in genetic counseling for hereditary breast/ovarian cancer: not only psychopathology matters. Psychooncology 22, 902-910, doi:10.1002/pon.3081 (2013).
28 Schwartz, M. D. et al. Spiritual faith and genetic testing decisions among high-risk breast cancer probands. Cancer Epidemiol Biomarkers Prev 9, 381-385 (2000).
29 Botoseneanu, A., Alexander, J. A. & Banaszak-Holl, J. To test or not to test? The role of attitudes, knowledge, and religious involvement among U.S. adults on intent-to-obtain adult genetic testing. Health Educ Behav 38, 617-628, doi:10.1177/1090198110389711 (2011).



