Mutações somáticas em NFE2L2 e KEAP1 são encontradas em 3,5% a 15% e 12% a 17%, respectivamente, dos pacientes com câncer de pulmão de células não pequenas (CPCNP). Em mais um tópico da coluna ‘Drops de Genômica’, o oncologista André Murad (foto) discute a via KEAP1-NRF2 e sua função no câncer de pulmão. Confira.
Mutações somáticas em NFE2L2 e KEAP1 são encontradas em 3,5% a 15% e 12% a 17%, respectivamente, dos pacientes com câncer de pulmão de células não pequenas (CPCNP). Em mais um tópico da coluna ‘Drops de Genômica’, o oncologista André Murad (foto) discute a via KEAP1-NRF2 e sua função no câncer de pulmão. Confira.
Por André Marcio Murad
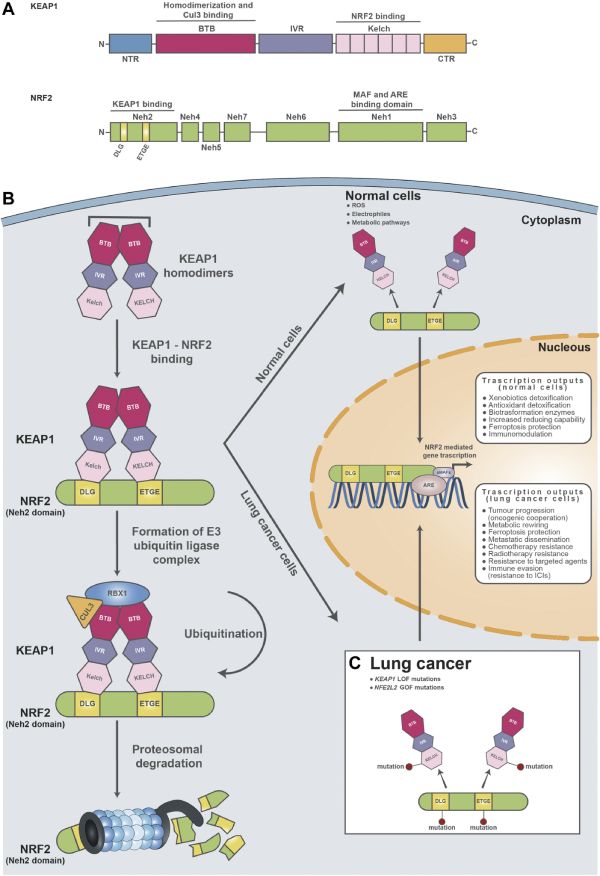
O fator 2 relacionado ao fator nuclear eritróide 2 (NRF2), também conhecido como fator nuclear derivado do eritróide 2-símile 2 (NFE2L2), é um fator de transcrição que em humanos é codificado pelo gene NFE2L2. Ele é considerado como o regulador-mestre das respostas antioxidantes celulares. O NRF2, por sua vez, é inibido pela interação com uma proteína denominada KEAP1 (proteína 1 símile a Kelly e associada a ECH), a qual é codificada pelo gene KEAP1 e age como um sensor redox da resposta antioxidante, interagindo fortemente com o NFR2.
A desregulação da atividade transcricional KEAP1/NRF2 tem sido associada à patogênese de várias doenças, pois a via KEAP1/NRF2 é a mais importante moduladora da homeostase celular. O estresse oxidativo desempenha um papel importante na iniciação e progressão de muitas doenças crônicas, incluindo câncer, diabetes e doenças neurodegenerativas.
Mutações somáticas em NFE2L2 e KEAP1 são encontradas em 3,5% a 15% e 12% a 17%, respectivamente, dos pacientes com câncer de pulmão de células não pequenas (CPCNP). A maioria dos pacientes com CPCNP com mutação de KEAP1/NFE2L2 é fumante e tem doença metastática.
As mutações em KEAP1 e NFE2L2 são geralmente mutuamente exclusivas. As de KEAP1 são detectadas em toda a sequência do gene e são mais prováveis de ocorrer no adenocarcinoma de pulmão, sendo que nos tumores escamosas há uma representação equivalente de alterações nos genes KEAP1 e NFE2L2.
Embora seu papel como biomarcador na imunoterapia ainda seja um tanto controverso, está bem documentado a partir de estudos clínicos que as mutações KEAP1/NRF2 em CPCNPs estão associadas à resistência a vários tratamentos, incluindo quimioterapia, radioterapia, inibidores de tirosina-quinase (TKI), além de uma sobrevida mais curta dos portadores. Adicionalmente, resultados disponíveis de ensaios clínicos mais recentes sugerem que as mutações KEAP1/NRF2 podem ser usadas como um biomarcador de pior prognóstico quando se emprega como tratamento a imunoterapia.
Existe fundamentação teórica que justifica o uso de inibidores de KEAP1/NRF2 como uma abordagem terapêutica concomitante a outras modalidades, com o objetivo de inativar esta via que sabidamente é indutora de resistência tumoral.
Entretanto, estudos com potenciais candidatos ainda se encontram em fases pré-clínicas e clínicas iniciais e nenhuma droga anti-KEAP1/NRF2 justificou até o momento ensaios clínicos subsequentes.