A Incontinência Urinária Pós Prostatectomia Radical (IUPPR) representa a complicação tardia com maior impacto negativo na qualidade de vida de seus portadores1. Além dos aspectos físicos, ela resulta em problemas psicológicos, como isolamento social, afastamento do trabalho, alterações de humor e depressão2.
A IUPPR tem como etiologia principal a deficiência esfincteriana em até 90% dos casos, seja ela isolada ou em associação com hiperatividade detrusora (HD)13,15. Em artigo exclusivo, Flávio Trigo Rocha, professor Livre Docente de Urologia da Faculdade de Medicina da Universidade de São Paulo (USP) e coordenador Centro de Incontinência Urinaria Hospital Sírio Libanês comenta os dados disponíveis na literatura e aborda a incidência da IUPPR, como avaliar os portadores e as melhores formas de tratamento, divididas em abordagem inicial, agentes injetáveis, como o colágeno, e tratamento cirúrgico, com o uso de slings sintéticos e esfíncter artificial.
{jathumbnail off}A Incontinência Urinária Pós Prostatectomia Radical (IUPPR) representa a complicação tardia com maior impacto negativo na qualidade de vida de seus portadores1. Além dos aspectos físicos, ela resulta em problemas psicológicos, como isolamento social, afastamento do trabalho, alterações de humor e depressão2. Em cerca de 26% dos casos, portadores de incontinência urinária grave ou moderada têm suas atividades diárias comprometidas e se sentem bastante insatisfeitos com o resultado do tratamento3,4.
A IUPPR tem como etiologia principal a deficiência esfincteriana em até 90% dos casos, seja ela isolada ou em associação com hiperatividade detrusora (HD)13,15. O rabdoesfíncter ou esfíncter urinário externo é composto por dois tipos de fibras musculares: as do tipo I de contração lenta, mais resistentes à fadiga, e responsáveis pela manutenção da continência em repouso e as do tipo II ou de contração rápida, responsáveis pela manutenção da continência urinária durante os esforços6. A inervação do esfíncter externo é somática, originando-se, em nível medular, no núcleo de Onuff e trafegando através dos nervos pudendos7. Seu trajeto é póstero-lateral na porção proximal da próstata e lateral à uretra em suas porções mais distais. Desta forma, a deficiência esfincteriana após cirurgias de próstata pode decorrer não só da remoção direta de fibras do esfíncter, mas também de lesões de sua inervação durante a cirurgia.Alterações vésico-esfincterianas decorrentes da prostatectomia radical diagnosticadas pelo exame urodinâmico incluem uma redução do comprimento funcional do esfíncter, diminuição da pressão de fechamento uretral ou ambos8. Com menor frequência, foram descritas alterações na complacência vesical, bem como o surgimento de hiperatividade detrusora9.
De forma mais rara, processos obstrutivos, geralmente localizados na anastomose uretrovesical, podem levar à retenção urinária e incontinência paradoxal10, ou propiciar o surgimento de hiperatividade detrusora secundária à obstrução. A coexistência de estenose da anastomose uretrovesical e incontinência urinária por lesão esfincteriana é uma condição relativamente freqüente e com implicações. Alterações urodinâmicas, como hiperatividade detrusora frequente em portadores de HPB11, podem ocorrer em um grande contingente de portadores de carcinoma de próstata localizado. Além disso, muitos pacientes submetidos à prostatectomia radical situam-se em faixas etárias elevadas, onde é comum a presença de alterações vesicais degenerativas, levando ao surgimento de hiperatividade detrusora12,14.
Os fatores de risco pré-operatórios para o surgimento de IUPPR incluem a presença de disfunção miccional grave e estadio mais avançado da doença levam a uma incidência maior de incontinência urinária16. Da mesma forma, pacientes com idade mais avançada têm maior incidência de atrofia do esfíncter externo e degeneração neural com comprometimento de sua inervação, o que propicia maior incidência de IUPPR17. Além disso, a preservação nervosa, a experiência do cirurgião e o número de prostatectomias radicais da instituição parecem influenciar favoravelmente os índices de continência urinária18. Detalhes técnicos da cirurgia, como o reconhecimento da conformação e dissecção cuidadosa do ápice prostático, levam a uma preservação de maiorextensão do esfíncter externo, resultando em melhores índices de continência19.
A ligadura conjunta dos ligamentos pubo-prostáticos com o complexo da veia dorsal resulta em melhores índices de continência apenas em curto prazo. Porém, ao final de um ano, as taxas de continência são semelhantes àquelas obtidas com secção prévia dos mesmos20. As vias de acesso retropúbica, perineal ou laparoscópica, apresentam taxas de continência urinária semelhantes21. Fatores como: volume prostático, preservação do colo vesical e a realização de radioterapia adjuvante não influenciam os índices de continência urinária23.
Fatores pós-operatórios incluem: tratamento endoscópico de estenose de anastomose uretrovesical predispõe ao surgimento de perdas urinárias significativas dada a possibilidade de lesão adicional do mecanismo esfincteriano durante sua realização, bem como à possibilidade de desmascarar deficiência esfincteriana preexistente compensada pela obstrução24.
Alguns autores estudaram a possibilidade de identificar, através da avaliação urodinâmica pré-operatória, pacientes com maior risco para o desenvolvimento de IUPPR. Embora tenham identificado alterações vesicais como hiperatividade detrusora em um número considerável de pacientes e diversas alterações de parâmetros urodinâmicos decorrentes da cirurgia, não foi possível estabelecer fatores preditivos de IUPPR25,26.
INCIDÊNCIA DA IUPPR
A incidência de IUPPR é extremamente variável na literatura, afetando de 2,5% a 87% dos pacientes. Esta grande variação decorre de fatores, como: definição de incontinência, tempo de evolução após a cirurgia, método utilizado para o diagnóstico da incontinência e detalhes da população estudada. Se considerarmos apenas os casos de perdas urinárias severas, a ponto de comprometerem as atividades rotineiras dos pacientes, a incidência será substancialmente reduzida27.
A prevalência de IUPPR também depende do tempo decorrido desde a cirurgia. A presença de perdas urinárias é extremamente freqüente quando se analisam pacientes em pós-operatório recente e geralmente se resolvem espontaneamente no três a seis primeiros meses após a cirurgia.
A maioria dos autores considera como portadores de IUPPR estabelecida os pacientes que mantêm perdas urinárias um ano após a cirurgia. Decorrido este tempo, cerca de 3% a 8% deles apresentarão incontinência significativa, necessitando usar fraldas, coletores externos ou dispositivos de compressão da uretra peniana, com comprometimento importante de sua qualidade de vida35. Estima-se que cerca de 6% dos pacientes portadores de IUPPR irão necessitar de alguma forma de tratamento cirúrgico31.
AVALIAÇÃO DOS PORTADORES DE IUPPR
Uma história clínica detalhada deve ser realizada caracterizando a intensidade das perdas do paciente, seu caráter contínuo ou apenas em situações de esforço, a presença ou não de micções e as características do jato urinário. Sintomas de perdas aos esforços têm forte correlação com a presença de deficiência esfincteriana24. A magnitude da incontinência pode ser estimada pela quantificação das fraldas utilizadas diariamente e pela necessidade de utilizar coletores externos ou dispositivos de compressão peniana.
É importante obter dados do seguimento, como o prognóstico histológico da patologia primária, as dosagens pré e pós-operatórias do PSA e a necessidade de tratamentos complementares, como hormonioterapia ou radioterapia. Devem ser coletados dados relativos a tratamentos prévios da IUPPR, sejam eles clínicos ou cirúrgicos. Existem diversos questionários para avaliar a qualidade de vida em portadores de incontinência urinária36.
O exame físico deve-se atentar para sinais de doenças neurológicas que possam acometer o centro medular da micção e/ou seus nervos, tais como: alterações da marcha, da sensibilidade perineal, do reflexo bulbocavernoso e tônus do esfíncter anal. Deve-se observar também a presença de sinais indiretos da incontinência, como: dermatite amoniacal e lesões penianas secundárias ao uso de coletores ou dispositivos de compressão. A realização de manobras de esforço, com o paciente em pé pode comprovar a presença de perdas. A palpação abdominal permite investigar a presença de massas pélvicas e a presença de globo vesical palpável, que sugere a presença de incontinência paradoxal.
Avaliação urodinâmica
A menor pressão abdominal em que ocorrem perdas urinárias é denominada Pressão de Perdas por Valsalva (VLPP). Apesar de a correlação entre o grau de deficiência esfincteriana e PPV não ser nítida em pacientes portadores de IUPPR quanto maior o grau de deficiência esfincteriana menor deverá ser a pressão abdominal de perdas37.
Um outro fator a ser analisado na cistometria é a complacência vesical. Em pacientes com incontinência grave, apresentando perdas desde o início do enchimento, pode ser necessária a compressão da uretra ao redor do cateter na tentativa de se avaliar a capacidade e complacência vesical. Nestes casos, a complacência vesical pode ser subestimada em função da desfuncionalização da bexiga. Durante a fase de enchimento, deve-se ainda avaliar a sensibilidade da bexiga.
O estudo miccional avalia a contratilidade detrusora e a presença de obstrução infravesical. Nos casos duvidosos, a utilização de nomogramas previamente descritos para uso em pacientes portadores de hiperplasia prostática benigna poderá ser útil para avaliar a presença de obstrução infravesical. Quando presente em portadores de IUPPR, a obstrução geralmente é secundária à estenose da anastomose uretrovesical, ocorrendo em 8,3% a 16% dos portadores de IUPPR38.
Tratamento da IUPPR
Ø Abordagem inicial: Durante os 12 primeiros meses de evolução da incontinência o tratamento consiste em medidas educativas, procurando-se esclarecer ao paciente a possibilidade de reversão de sua condição, uso de medidas higiênicas e de contenção, além de tratamentos medicamentoso e fisioterápico. Medidas gerais, como restrição de fluidos, micções de horário e controle de episódios de urgência através da contração do assoalho pélvico, também podem ser úteis39. Por se tratar de uma abordagem não-invasiva, a reabilitação pélvica através de exercícios de Kegel e biofeedback pode beneficiar tanto portadores de deficiência esfincteriana como de instabilidade detrusora. Em que pese esta modalidade terapêutica não melhorar os índices de IUPPR em longo prazo, proporciona uma recuperação mais precoce da continência.
Uma revisão de estudos randomizados e controlados analisando manuseio conservador de IUPPPR encontrou na literatura 10 estudos randomizados e controlados abordando o tratamento conservador da incontinência pós prostatectomia: oito incluíam apenas pacientes pós prostatectomia radical, um incluía apenas pacientes portadores de incontinência pós ressecção endoscópica da próstata e um incluía ambas etiologias. Destes estudos cinco eram favoráveis ao uso de exercícios pélvicos (EP) associados a biofeedback (BFB) visando antecipar a recuperação da continência urinária. Dois estudos analisando EP isoladamente, estimulação elétrica transcutânea e estimulação elétrica com probe retal foram inconclusivos. Um estudo avaliou o uso de dispositivos de compressão peniana sugerindo benefícios, porém alertando para potenciais efeitos adversos destes dispositivos40.
Ø Tratamento cirúrgico: O tratamento cirúrgico, após um ano, está indicado nos casos em que a incontinência tem impacto importante sobre a qualidade de vida. O estudo urodinâmico é fundamental na seleção adequada do tratamento, uma vez que a sintomatologia não permite esclarecer com precisão a etiologia da IUPPR24.
O tratamento do fator esfincteriano, mesmo em portadores de incontinência urinária mista, resultará em continência na maioria dos casos41.
Atualmente podemos dividir as formas de tratamento da IUPPR em quatro grupos: agentes injetáveis, cirurgias de slings, uso de balões periuretrais e esfíncter artificial.
Agentes injetáveis: O agente injetável mais utilizado é o colágeno e os índices de sucesso disponíveis na literatura variam de 8% a 63%42. Numerosos outros agentes injetáveis também têm sido usados com resultados conflitantes.
Embora o tratamento endoscópico não dificulte tratamentos posteriores por meio de implante de esfíncter artificial, seu uso rotineiro como conduta inicial em todos os pacientes leva a uma duplicação dos custos do tratamento43. Alguns autores apontam que a medida da PPV pode ter valor preditivo para o sucesso do tratamento com agentes injetáveis, permitindo identificar os melhores candidatos para esta forma de tratamento. Pacientes com PPV acima de 60 cmH20 apresentam chances de sucesso ao redor de 70% e seriam os candidatos ideais para esta forma de tratamento44.
Recentemente verificou-se bons resultados da compressão uretral por meio de slings aponeuróticos colocados no nível do bulbo uretral ou uretra bulbar. Tais autores reportaram índices de sucesso ao redor de 70% em um curto período de seguimento. Estudos com maior seguimento recorrência da incontinência bem como necessidade de reoperações45. O uso de slings sintéticos com possibilidade de ajustes pós-operatórios tem propiciado resultados satisfatórios. Em nosso meio o mais utilizado é o sling Argus® que consiste numa faixa de silicone colocada abaixo da uretra bulbar e fixada com arandelas, que permitem reajustes pós-operatórios, na região supra-púbica. Estudos iniciais apontam bons resultados mais 70% dos pacientes tratados por este método sendo que 8% necessitaram de reajustes pós operatórios46. Contudo, um seguimento maior se faz necessário para se determinar a eficácia e segurança do método a longo prazo.
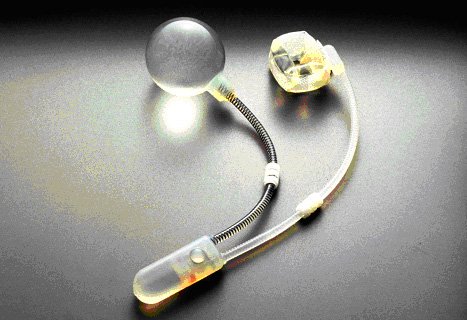 Figura 1: Esfíncter artificial AMS 800® composto por um manguito de compressão uretral, um reservatório e uma bomba. Figura 1: Esfíncter artificial AMS 800® composto por um manguito de compressão uretral, um reservatório e uma bomba. |
O uso do esfíncter artificial ainda representa o padrão ouro de tratamento da IUPPR (FIGURA 1).
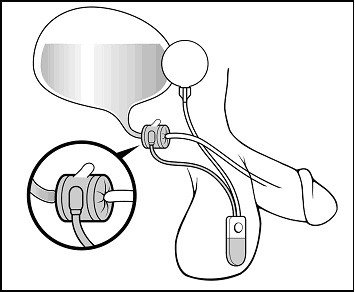 Figura 2a: Durante a fase de enchimento, a pressão é transmitida do balão ao manguito passando através da bomba. O manguito comprime a uretra e propicia continência urinária. Figura 2a: Durante a fase de enchimento, a pressão é transmitida do balão ao manguito passando através da bomba. O manguito comprime a uretra e propicia continência urinária. |
Este sistema consiste em um manguito colocado na região periuretral e que é conectado a um balão reservatório através de uma bomba. Durante o repouso, a pressão do reservatório é transmitida ao manguito propiciando continência (FIGURA 2a).
A compressão digital da bomba promove a transferência do líquido do manguito ao reservatório, aliviando a compressão uretral e permitindo a micção (FIGURA 2b).
Após um intervalo de tempo, que varia de um a dois minutos, o líquido é novamente transferido para o manguito comprimindo novamente a uretra e propiciando continência.
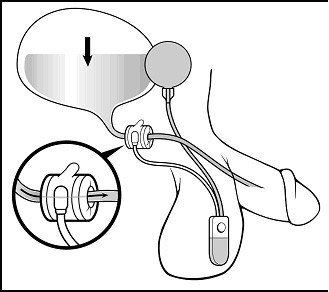 Figura 2b: Durante a micção o paciente aciona a bomba que transfere o líquido do manguito ao balão descomprimindo a uretra e permitindo a micção. Figura 2b: Durante a micção o paciente aciona a bomba que transfere o líquido do manguito ao balão descomprimindo a uretra e permitindo a micção. |
Existem na literatura numerosas séries analisando a eficácia e segurança da implantação de esfíncteres artificiais para o tratamento da incontinência urinária, porém a maioria envolve populações heterogêneas portadoras de diferentes patologias. Poucos trabalhos avaliaram exclusivamente a população de pacientes portadores de IUPPR.
A maioria incluiu em sua casuística portadores de incontinência urinária pós-ressecção endoscópica de próstata, radioterapia, disfunções vesicais de origem neurogênica e outras causas menos frequentes49.
A partir de 1995, realizamos no Hospital das Clínicas um estudo prospectivo avaliando a eficácia e segurança do esfíncter artificial AMS 800® em portadores de IUPPR decorrente de deficiência esfincteriana isolada ou associada à disfunção vesical49.
Após a ativação do sistema, 90% dos pacientes obtiveram continência com dramática melhora em sua qualidade de vida. Eram considerados continentes pacientes que se tornaram secos ou que requeriam o uso máximo de um absorvente ao dia. A tabela 1 compara nossos resultados em termos de obtenção de continência com a literatura. Em termos de complicações tivemos erosão, atrofia uretral e falência mecânica em 5% dos casos respectivamente.
Tabela 1: Continência urinárias após implantação de esfíncter artificial observada em diferentes séries
| Autor | No. Pts. | Seguimento (anos) | Continentes (em %) |
|---|---|---|---|
| *Montague et al., 2001 | 166 | 3,2 | 75,0 |
| *Perez; Webster, 1992 | 49 | 3,7 | 85,0 |
| *Martins; Boyd, 1995 | 28 | 2,0 | 85,0 |
| *Fleshner; Herschorn, 1996 | 30 | 3,0 | 87,0 |
| *Mottet et al., 1998 | 96 | 1,0 | 86,0 |
| Trigo-Rocha | 40 | 2,5 | 90,0 |
| *Marks; Light, 1989 | 37 | 3,0 | 94,5 |
| *Light; Reynolds, 1992 | 126 | 2,3 | 96,7 |
Estes dados também são semelhantes aos obtidos por outros autores, conforme mostra a tabela 249.
Tabela 2: Complicações do esfíncter artificial em diferentes estudos
| Série | Ano | n | Infecção (%) | Erosão (%) | Falência mecânica (%) |
|---|---|---|---|---|---|
| Elliot e Barrett | 1998 | 160 | 1,8 | 1,0 | 9 |
| Litwiller | 1996 | 65 | 6,0 | 3,1 | NR |
| Singh e Thomas | 1996 | 28 | 10,0 | 0,0 | NR |
| Gundian | 1989 | 117 | 2,5 | 7,0 | 16 |
| Marks e Light | 1989 | 16 | 5,4 | 8,1 | NR |
| Trigo-Rocha | 2003 | 40 | 2,5 | 5,0 | 5 |
Adaptado deTrigo-Rocha F.48 Avaliação dos resultados do tratamento da incontinência urinária pós-prostatectomia radical por meio da implantação do esfíncter artificial AMS 800.
Ao longo dos anos, 10% a 15% dos portadores de esfíncter artificial irão necessitar de revisão cirúrgica devido à falência mecânica, atrofia uretral ou erosão50. Contudo, o impacto deste tipo de abordagem na potência sexual dos pacientes ainda não está bem estabelecido.
CONCLUSÕES
A Incontinência Urinária representa a complicação tardia com maior impacto na qualidade de vida de pacientes submetidos a prostatectomia radical. Seu tratamento inicial deve ser conservador, por meio de exercícios pélvicos e biofeedback nos primeiros 12 meses. Após um ano de evolução, 6% a 8% dos pacientes submetidos a prostatectomia radical irão requerer tratamento cirúrgico da incontinência urinária. O tratamento cirúrgico inclui várias modalidades terapêuticas, mas ouso de slings sintéticos e do esfíncter artificial parecem representar as melhores alternativas. O uso do esfíncter artificial é considerado o padrão ouro de tratamento e deve ser indicado em casos mais graves. O uso de slings ajustáveis, que embora resultem em taxas de continência um pouco inferiores àquelas do esfíncter, não apresentam necessidade de manipulação da prótese e propiciam considerável redução dos custos do tratamento.
Autor:
 Flavio Trigo Rocha -
Flavio Trigo Rocha -
{jd_file file==20}
Referências Bibliográficas:
(1) Jonler M, Madsen FA, Rhodes PR, Sall M, Messing EM, Bruskewitz RC. A prospective study of quantification of urinary incontinence and quality of life in patients undergoing radical retropubic prostatectomy. Urology 1996; 48(3):433-440.
(2) Litwin MS, Hays RD, Fink A, Ganz PA, Leake B, Leach GE et al. Quality-of-life outcomes in men treated for localized prostate cancer. JAMA 1995; 273(2):129-135.
(3) Herr HW. Quality of life of incontinent men after radical prostatectomy. J Urol 1994; 151(3):652-654.
(4) Carvalhal GF, Smith DS, Ramos C, Krygiel J, Mager DE, Yan Y et al. Correlates of dissatisfaction with treatment in patients with prostate cancer diagnosed through screening. J Urol 1999; 162(1):113-118.
(5) Light JK, Rapoll E, Wheeler TM. The striated urethral sphincter: muscle fibre types and distribution in the prostatic capsule. Br J Urol 1997; 79(4):539-542.
(6) Ho KM, McMurray G, Brading AF, Noble JG, Ny L, Andersson KE. Nitric oxide synthase in the heterogeneous population of intramural striated muscle fibres of the human membranous urethral sphincter. J Urol 1998; 159(3):1091-1096.
(7) de Araujo CG, Schmidt RA, Tanagho EA. Neural pathways to lower urinary tract identified by retrograde axonal transport of horseradish peroxidase. Urology 1982; 19(3):290-295.
(8) Presti JC, Jr., Schmidt RA, Narayan PA, Carroll PR, Tanagho EA. Pathophysiology of urinary incontinence after radical prostatectomy. J Urol 1990; 143(5):975-978.
(9) Tomschi W, Suster G, Holtl W. Bladder neck strictures after radical retropubic prostatectomy: still an unsolved problem. Br J Urol 1998; 81(6):823-826.
(10) Desautel MG, Kapoor R, Badlani GH. Sphincteric incontinence: the primary cause of post-prostatectomy incontinence in patients with prostate cancer. Neurourol Urodyn 1997; 16(3):153-160.
(11) Abrams P. Bladder instability: concept, clinical associations and treatment. Scand J Urol Nephrol Suppl 1984; 87:7-12.
(12) Kleinhans B, Gerharz E, Melekos M, Weingartner K, Kalble T, Riedmiller H. Changes of urodynamic findings after radical retropubic prostatectomy. Eur Urol 1999; 35(3):217-221.
(13) Groutz A, Blaivas JG, Chaikin DC, Weiss JP, Verhaaren M. The pathophysiology of post-radical prostatectomy incontinence: a clinical and video urodynamic study. J Urol 2000; 163(6):1767-1770.
(14) Carlson KV, Nitti VW. Prevention and management of incontinence following radical prostatectomy. Urol Clin North Am 2001; 28(3):595-612.
(15) Figueiredo AA, Rocha FET, Gomes CM, Leal M, Arap S. Padrão urodinâmico em pacientes portadores de incontinência pós prostatectomia. Anais do XXVII Congresso Brasileiro de Urologia realizado no Rio de Janeiro em 1999. Chao R, Mayo ME. Incontinence after radical prostatectomy: detrusor or sphincter causes. J Urol 1995; 154(1):16-18.
(16) Van Kampen M, De Weerdt W, Van Poppel H, Feys H, Castell CA, Stragier J et al. Prediction of urinary continence following radical prostatectomy. Urol Int 1998; 60(2):80-84.
(17) Stanford JL, Feng Z, Hamilton AS, Gilliland FD, Stephenson RA, Eley JW et al. Urinary and sexual function after radical prostatectomy for clinically localized prostate cancer: the Prostate Cancer Outcomes Study. JAMA 2000; 283(3):354-360.
(18) Begg CB, Riedel ER, Bach PB, Kattan MW, Schrag D, Warren JL et al. Variations in morbidity after radical prostatectomy. N Engl J Med 2002; 346(15):1138-1144.
(19) Walsh PC. Anatomic radical prostatectomy: evolution of the surgical technique. J Urol 1998; 160(6 Pt 2):2418-2424.
(20) Jarow JP. Puboprostatic ligament sparing radical retropubic prostatectomy. Semin Urol Oncol 2000; 18(1):28-32. Olsson LE, Salomon L, Nadu A, Hoznek A, Cicco A, Saint F et al.
(21) Prospective patient-reported continence after laparoscopic radical prostatectomy. Urology 2001; 58(4):570-572.
(22) Srougi M, Nesrallah LJ, Kauffmann JR, Nesrallah A, Leite KR. Urinary continence and pathological outcome after bladder neck preservation during radical retropubic prostatectomy: a randomized prospective trial. J Urol 2001; 165(3):815-818.
(23) Van Cangh PJ, Richard F, Lorge F, Castille Y, Moxhon A, Opsomer R et al. Adjuvant radiation therapy does not cause urinary incontinence after radical prostatectomy: results of a prospective randomized study. J Urol 1998; 159(1):164-166.
(24) Chao R, Mayo ME. Incontinence after radical prostatectomy: detrusor or sphincter causes. J Urol 1995; 154(1):16-18.
(25) Golomb J, Dotan Z, Leibovitch I, Mor Y, Ramon J. [Can preoperative urodynamic examination allow us to predict the risk of incontinence after radical prostatectomy?]. Prog Urol 1999; 9(2):288-291.
(26) Sacomani CAR, Gomes CM, Arap S, Pomeo ACL, Trigo-Rocha FE. Achados urodinâmicos em pacientes portadores com Adenocarcinoma de Próstata localizado. Anais do XXVIII Congresso Brasileiro de Urologia realizado em Fortaleza-CE . 2001.
(27) Foote J, Yun S, Leach GE. Postprostatectomy incontinence. Pathophysiology, evaluation, and management. Urol Clin North Am 1991; 18(2):229-241.
(28) Zincke H, Bergstralh EJ, Blute ML, Myers RP, Barrett DM, Lieber MM et al. Radical prostatectomy for clinically localized prostate cancer: long-term results of 1,143 patients from a single institution. J Clin Oncol 1994; 12(11):2254-2263.
(29) Catalona WJ, Carvalhal GF, Mager DE, Smith DS. Potency, continence and complication rates in 1,870 consecutive radical retropubic prostatectomies. J Urol 1999; 162(2):433-438.
(30) Geary ES, Dendinger TE, Freiha FS, Stamey TA. Incontinence and vesical neck strictures following radical retropubic prostatectomy. Urology 1995; 45(6):1000-1006.
(31) Fowler FJ, Jr., Barry MJ, Lu-Yao G, Roman A, Wasson J, Wennberg JE. Patient-reported complications and follow-up treatment after radical prostatectomy. The National Medicare Experience: 1988-1990 (updated June 1993). Urology 1993; 42(6):622-629.
(32) Litwin MS, Hays RD, Fink A, Ganz PA, Leake B, Leach GE et al. Quality-of-life outcomes in men treated for localized prostate cancer. JAMA 1995; 273(2):129-135.
(33) Eastham JA, Kattan MW, Rogers E, Goad JR, Ohori M, Boone TB et al. Risk factors for urinary incontinence after radical prostatectomy. J Urol 1996; 156(5):1707-1713.
(34) Hammerer P, Huland H. Urodynamic evaluation of changes in urinary control after radical retropubic prostatectomy. J Urol 1997; 157(1):233-236.
(35) Benoit RM, Naslund MJ, Cohen JK. Complications after radical retropubic prostatectomy in the medicare population. Urology 2000; 56(1):116-120.
(36) Jonler M, Madsen FA, Rhodes PR, Sall M, Messing EM, Bruskewitz RC. A prospective study of quantification of urinary incontinence and quality of life in patients undergoing radical retropubic prostatectomy. Urology 1996; 48(3):433-440.
(37) McGuire EJ, Cespedes RD, O'Connell HE. Leak-point pressures. Urol Clin North Am 1996; 23(2):253-262.
(38) Ficazzola MA, Nitti VW. The etiology of post-radical prostatectomy incontinence and correlation of symptoms with urodynamic findings. J Urol 1998; 160(4):1317-1320.
(39) Moorhouse DL, Robinson JP, Bradway C, Zoltick BH, Newman DK. Behavioral treatments for post-prostatectomy incontinence. Ostomy Wound Manage 2001; 47(12):30-32.
(40) Hunter KF; Moore KN; Glazener CN. Conservative management for postprostatectomy urinary incontinence. Cochrane Database Syst Rev 2004(2) CD001843.
(41) Perez LM, Webster GD. Successful outcome of artificial urinary sphincters in men with post-prostatectomy urinary incontinence despite adverse implantation features. J Urol 1992; 148(4):1166-1170.
(42) Smith DN, Appell RA, Rackley RR, Winters JC. Collagen injection therapy for post-prostatectomy incontinence. J Urol 1998; 160(2):364-367.
(43) Gomes CM, Broderick GA, Sanchez-Ortiz RF, Preate D, Jr., Rovner ES, Wein AJ. Artificial urinary sphincter for post-prostatectomy incontinence: impact of prior collagen injection on cost and clinical outcome. J Urol 2000; 163(1):87-90.
(44) Sanchez-Ortiz RF, Broderick GA, Chaikin DC, Malkowicz SB, Van Arsdalen K, Blander DS et al. Collagen injection therapy for post-radical retropubic prostatectomy incontinence: role of Valsalva leak point pressure. J Urol 1997; 158(6):2132-2136.
(45) Schaeffer AJ, Clemens JQ, Ferrari M, Stamey TA. The male bulbourethral sling procedure for post-radical prostatectomy incontinence. J Urol 1998; 159(5):1510-1515.
(46) Romano SV, Metrebian SE, Vaz F, Muller V, D'Ancona CA, Costa DE Souza EA et al. An adjustable male sling for treating urinary incontinence after prostatectomy: a phase III multicentre trial. BJU Int 2006; 97(3):533-539.
(47) Hubner WA, Schlarp OM. Treatment of incontinence after prostatectomy using a new minimally invasive device: adjustable continence therapy.
BJU Int. 2005 96(4):587-94..
(48) Trigo-Rocha F, Gomes CM, Pompeo AC, Lucon AM, Arap S. Prospective study evaluating efficacy and safety of Adjustable Continence Therapy (ProACT) for post radical prostatectomy urinary incontinence. Urology 2006; 67(5):965-969.
(49) Trigo-Rocha F. Avaliação dos resultados do tratamento da incontinência urinária pós-prostatectomia radical por meio da implantação do esfíncter artificial AMS 800. Faculdade de Medicina da USP, 2003.
(50) Guralnick ML, Miller E, Toh KL, Webster GD. Transcorporal artificial urinary sphincter cuff placement in cases requiring revision for erosion and urethral atrophy. J Urol 2002; 167(5):2075-2078.




