 A combinação de ibrutinibe e venetoclax é uma terapia eficaz para pacientes com leucemia linfocítica crônica (LLC). Pesquisadores relataram anteriormente os resultados da coorte de primeira linha de um estudo de fase II da combinação para pacientes com LLC de alto risco (Jain, NEJM 2019, JAMA Oncology 2021). No ASH 2022, Nitin Jain (foto) do MD Anderson, apresentou dados atualizados para 120 pacientes do estudo (80 pacientes na coorte original publicada e 40 pacientes em uma coorte de expansão) com um acompanhamento médio de 4 anos.
A combinação de ibrutinibe e venetoclax é uma terapia eficaz para pacientes com leucemia linfocítica crônica (LLC). Pesquisadores relataram anteriormente os resultados da coorte de primeira linha de um estudo de fase II da combinação para pacientes com LLC de alto risco (Jain, NEJM 2019, JAMA Oncology 2021). No ASH 2022, Nitin Jain (foto) do MD Anderson, apresentou dados atualizados para 120 pacientes do estudo (80 pacientes na coorte original publicada e 40 pacientes em uma coorte de expansão) com um acompanhamento médio de 4 anos.
Foram incluídos pacientes com LLC sem tratamento prévio que atendem aos critérios de tratamento da International Workshop on Chronic Lymphocytic Leukemia (iwCLL). Todos os pacientes tinham pelo menos uma característica de alto risco: del(17p), mutação TP53, del(11q), IGHV não mutado ou idade ≥65 anos. Os pacientes receberam ibrutinibe (IBR) 420 mg diariamente por 3 ciclos seguidos pela adição de venetoclax (VEN; escalonamento semanal da dose para 400 mg diários).
A terapia combinada foi administrada por 24 ciclos (28 dias/ciclo). Pacientes com doença residual mínima (MRD) da medula óssea (BM) indetectável (U-MRD) (citometria de fluxo; sensibilidade 10-4) em 24 ciclos de terapia combinada descontinuaram VEN e IBR; pacientes MRD+ continuaram o tratamento com ibrutinibe. Uma alteração experimental permitiu 12 ciclos adicionais de venetoclax e ibrutinibe combinados para pacientes que permaneceram BM MRD+ após o ciclo 24.
As avaliações de resposta incluíram estudos de BM e CT (critérios IWCLL de 2008). Doença residual mínima indetectável (U-MRD) foi definida como <0,01%; MRD+ baixo 0,01% a <1%; MRD+ alto ≥1%. A sobrevida livre de progressão (SLP) foi avaliada como o tempo desde o início do medicamento do estudo até a progressão da LLC, transformação de Richter ou morte por qualquer causa. Doença residual mínima no sangue foi monitorada a cada 6 meses após a terapia ativa.
Resultados
Entre agosto de 2016 e fevereiro de 2019, foram inscritos 120 pacientes. As características do baseline são apresentadas na Tabela 1. O acompanhamento médio foi de 48,8 meses. Seis pacientes abandonaram o estudo durante os 3 primeiros ciclos de monoterapia com ibrutinibe; 114 pacientes iniciaram venetoclax. Após 12 ciclos da combinação, 62/120 (52%) atingiram a remissão da doença residual mínima na meduala óssea (BM U-MRD); 43/120 (36%) eram BM MRD-positivo (baixo MRD+, n=35; alto MRD+, n=8).
Após 24 ciclos da combinação, 77/120 (64%) atingiram a remissão da BM U-MRD; 24/120 (20%) eram BM MRD+ (baixo MRD+, n=23; alto MRD+, n=1). No geral, 86/120 (72%) obtiveram BM U-MRD como a melhor resposta.
Os pesquisadores avaliaram as características dos pacientes e da doença no baseline (idade, sexo, status de mutação IGHV, painel CLL FISH, cariótipo complexo, mutação TP53, mutação del(17p)/TP53) e taxa de U-MRD da medula óssea aos 6 meses, 12 meses e em qualquer momento durante o tratamento combinado com ibrutinibe + venetoclax. Aos 6 meses de terapia combinada, a presença da mutação TP53 foi associada a uma menor taxa de U-MRD da medula óssea (p=0,03); no entanto, nenhuma das características acima mencionadas, incluindo a mutação TP53, foi associada a respostas U-MRD da medula aos 12 meses ou com a melhor resposta MRD em qualquer momento durante a terapia combinada. Houve uma tendência para menor taxa de U-MRD entre pacientes com IGHV mutado versus IGHV não mutado em 12 meses (p=0,09) e como melhor resposta (p=0,09).
A sobrevida livre de progressão em 4 anos foi 94,5% (95% CI, 90,3%-98,9%) e sobrevida global em 4 anos foi 96,6% (95% CI, 93,3%-99,9%). A SLP em 4 anos pelo status aberrante de TP53 é mostrada na Figura 1. A SLP em 4 anos para pacientes com mutação del(17p)/TP53 (n=27) foi de 90,9% e para pacientes sem mutação del(17p)/TP53 ( n=93) foi 95,5%. Nenhuma das características do paciente/doença acima mencionadas foi associada à sobrevida livre de progressão.
Entre os 77 pacientes que eram BM U-MRD no final do ciclo 24 da combinação, 73 descontinuaram toda a terapia, 4 pacientes continuaram ibrutinibe a critério do médico assistente. Entre esses 77 pacientes, com um tempo médio de 23,9 meses após o ciclo 24, 11 pacientes tiveram recorrência de doença residual mínima no sangue (definida como MRD ≥0,01% em 2 visitas consecutivas).
Dos 11 pacientes com recorrência de DRM, 10 estão sendo monitorados sem nenhuma terapia ativa para LLC e sem progressão clínica da doença; 1 paciente apresentou progressão da doença após 22 meses de intervalo sem tratamento e atualmente está recebendo acalabrutinibe.
Havia 24 pacientes que eram BM MRD+ no final do ciclo 24 da combinação (baixo MRD+, n=23; alto MRD+, n=1). O único paciente com MRD+ alto no final do ciclo 24 apresentou transformação de Richter naquele momento. Os 23 pacientes restantes (todos BM MRD+ baixo, intervalo 0,01-0,95%) continuaram a monoterapia com ibrutinibe.
Com uma recente emenda experimental, os pacientes MRD+ após o ciclo 24 poderiam obter 12 ciclos adicionais de venetoclax; 18 de 23 pacientes retomaram ao venetoclax. 11/18 (61%) pacientes alcançaram remissão U-MRD durante o terceiro ano de terapia combinada.
Em síntese, os dados de acompanhamento de longo prazo da combinação de ibrutinibe e venetoclax no tratamento de primeira linha de pacientes com LLC (n=120) demonstraram uma sobrevida livre de progressão de 94,5% em 4 anos. “As respostas de doença residual mínima e sobrevida livre de progressão foram independentes das características iniciais dos pacientes e da doença. A continuação da terapia combinada entre os pacientes com doença residual mínima positiva (MRD+) de medula durante o segundo e o terceiro ano levou à obtenção de U-MRD em um subgrupo de pacientes”, concluíram os autores.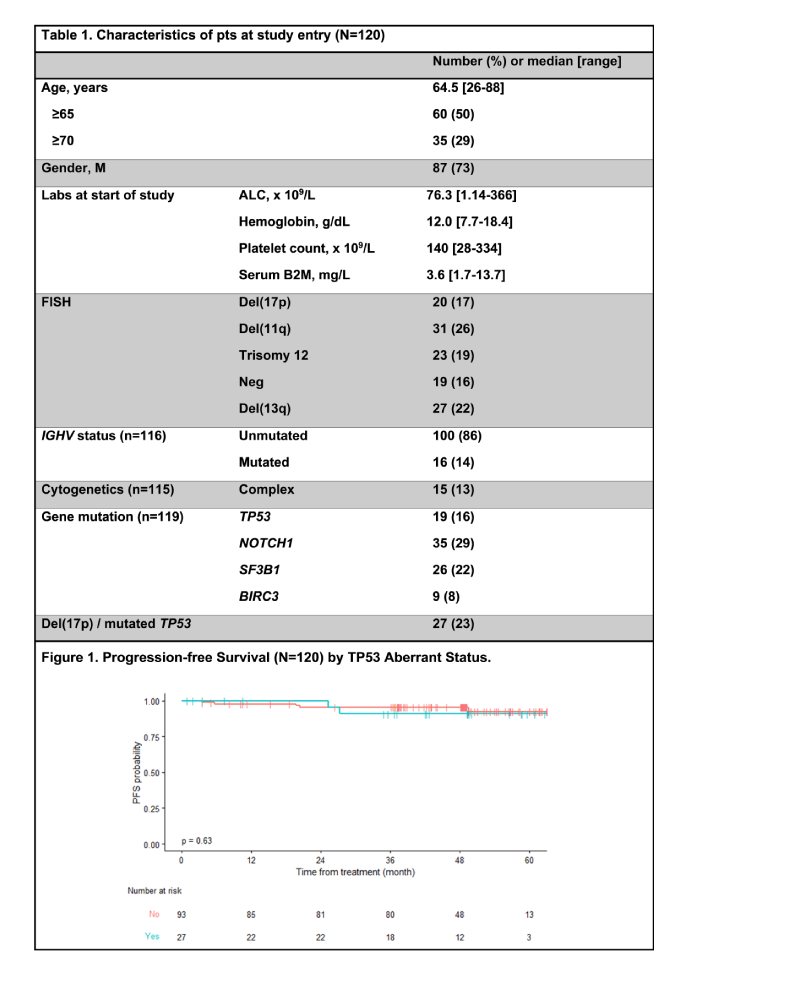 Referência: 95 Combined Ibrutinib and Venetoclax for First-Line Treatment of Patients with Chronic Lymphocytic Leukemia (CLL): 4-Year Follow-up Data
Referência: 95 Combined Ibrutinib and Venetoclax for First-Line Treatment of Patients with Chronic Lymphocytic Leukemia (CLL): 4-Year Follow-up Data
Program: Oral and Poster Abstracts
Type: Oral
Session: 642. Chronic Lymphocytic Leukemia: Clinical and Epidemiological: Targeted Doublet Combinations
Saturday, December 10, 2022: 10:30 AM




